„Man vergisst die schlimmen, aber auch die schönen Momente!“
„Man vergisst die schlimmen, aber auch die schönen Momente!“
Wach bleiben, wenn andere schlafen
Im Aufwachraum begleitet Lea Radlherr Menschen, die sich zwischen Bewusstsein und Betäubung befinden. Hier erlebt sie selbst, was es heißt, an die eigenen Grenzen zu kommen. Ein Porträt über Erschöpfung und Teamgeist.
08:00 Uhr – Der Start in den Tag
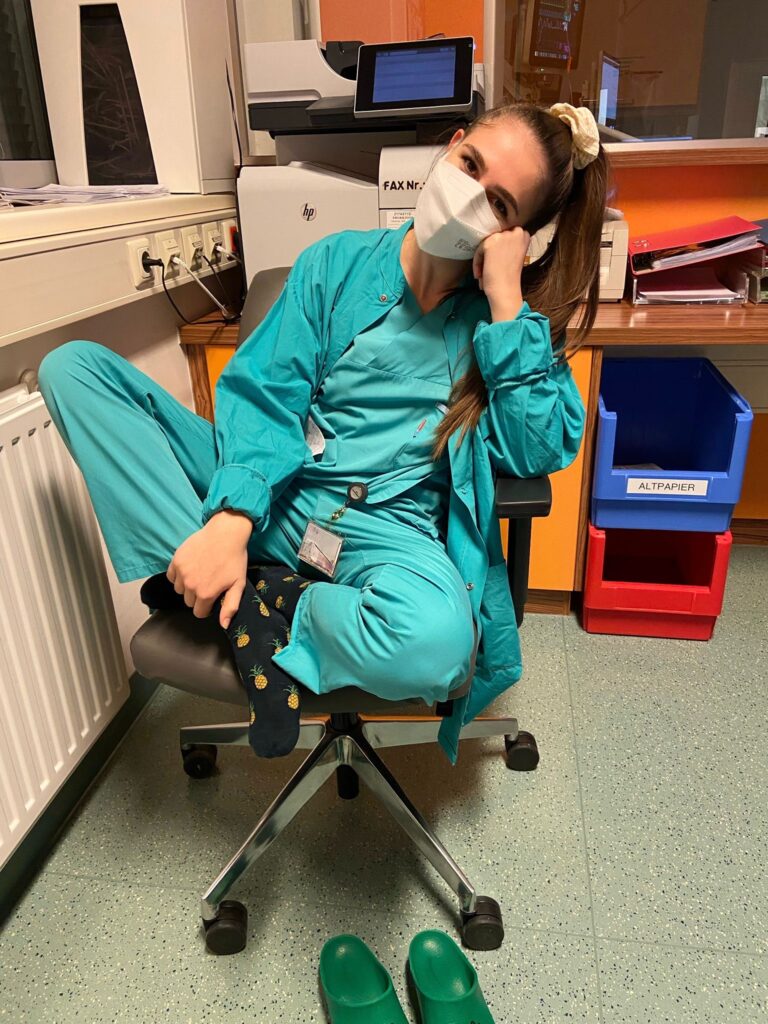
Die Garderobe liegt im Tiefgeschoss, ein Raum ohne Fenster, mit Neonlicht, das grell leuchtet. Lea zieht ihren Spind auf, greift nach dem grünen Kasack – eine Oberbekleidung, die von allen Mitarbeiter:innen getragen wird. Schlicht, Polyester, Unisex. Früher waren die Uniformen bestickt, personalisiert. Heute nicht mehr. „Zu teuer“, sagt sie. Ein Satz, der klingt wie ein Mantra des Gesundheitswesens.
Lea arbeitet in einem Wiener Krankenhaus und betreut Patient:innen im Aufwachraum nach Operationen. Sie wirkt erschöpft. Zwei Nachtdienste diese Woche, dazwischen ein Zwölf- Stunden-Tagdienst. Der Körper gewöhnt sich daran nie ganz. Sie schlüpft in ihre OP-Schuhe, zieht den Zopf nach, schließt den Spind. Der Tag beginnt wie immer: schnell, routiniert, mit einem Rest Müdigkeit in den Schultern.
Leas namenloser Kasack steht sinnbildlich für das ganze Gesundheitssystem: Betten werden gesperrt, Dienstposten nicht nachbesetzt, externes Personal gekürzt. Auch Untersuchungen und Therapien werden reduziert. Materialien und Infrastruktur bleiben auf der Strecke.
2025 schreibt die Österreichische Gesundheitskassa ein Defizit von 900 Millionen Euro, der Hauptverband der Sozialversicherungen warnt erneut vor einer „chronischen Unterfinanzierung“, die langfristig die Versorgungssicherheit gefährde.
08:15 Uhr – Dienstübergabe im Sozialraum
Der Sozialraum ist klein, die Stühle zusammengeschoben, an der Wand ein Whiteboard voller Kürzel, OP-Nummern, Stationshinweise. Auf dem Tisch stehen angebrochene Milchpackungen, Müsliriegel, eine Thermoskanne. Der Raum wirkt bewohnt, die Mitarbeiter:innen aber erschöpft.
Das Personal vom Nachtdienst sitzt schon da, manche mit Augenringen, andere mit energischem Blick – Schlafmangel wirkt bei jedem anders. Die Übergabe beginnt im Stehen. In einer kurzen Zusammenfassung werden die wichtigsten Informationen und Ereignisse vom Nacht- an den Tagdienst übermittelt.
Nebenbei wird dokumentiert, abgehakt, nachgefragt. Dann folgt das wichtigste Ritual: die Übergabe der Suchtgifte, streng im Vier-Augen-Prinzip. Lea übernimmt heute den Schlüssel – eine große Verantwortung. „Man gewöhnt sich dran“, sagt sie, „aber es ist eines der heikelsten Dinge im Dienst.“
Am Tisch sitzen fast ausschließlich Frauen. In Leas Team sind es 27 Kolleginnen und 3 Kollegen – zwei davon sind die Chefs. Österreichweit bestätigen die Zahlen das Bild: Rund 85 % der Pflegekräfte in Österreich sind weiblich. Führungspositionen bleiben Frauen allerdings trotzdem oft verwehrt.
Die Gründe sind komplex: Historische Rollenzuschreibungen, nach denen Fürsorgearbeit als weiblich deklariert wird oder geringere gesellschaftliche Anerkennung im Vergleich zu technischen oder ärztlichen Berufen. Auch die hohe Teilzeitquote und die häufige Unterschätzung eigener Kompetenzen von Frauen spielen hier eine Rolle.
Das Berufsfeld bleibt eines der sichtbarsten Beispiele für geschlechtlich getrennte Arbeit – mit allen strukturellen Folgen, die sich daraus ergeben.
09:00 Uhr – Die ersten Patient:innen
Als Lea die Tür zum Aufwachraum aufstößt, ist der Raum noch leer, nur das Brummen der Geräte ist zu hören. Doch das ändert sich schnell. Ein Anruf aus dem OP: „Ankunft in drei Minuten.“ Damit beginnt der Tag nun richtig.
Sie bereitet ihre Position vor, ehe die Anästhesistin mit dem Bett hineinrollt. Es ist das erste von vielen. „Ab neun ist eigentlich immer durchgängig Action“, sagt sie. „Patient nach Patient nach Patient.“
Immerhin: Ihre Station gilt noch als gut besetzt. „Eine Insel der Seligen“, sagen sie intern manchmal. Fünf bis sechs Pflegekräfte im Tagdienst, drei in der Nacht. Auf Normalstationen sieht es oft anders aus.
Österreich steht im Gesundheitswesen vor einer großen personalpolitischen
Herausforderung. Bis 2050 werden rund 200.000 zusätzliche Pflegekräfte benötigt, schätzt die Gesundheit Österreich GmbH. Viele Pflegepersonen gehen in Pension, während zu wenige Nachwuchskräfte nachkommen. Schon mehrere Jahre spricht die WHO daher von einer Krise im Gesundheitswesen in Bezug auf den Arbeitskräftemangel. Dieser zeigt sich besonders in der stationären Pflege: Steigende Lebenserwartung, immer mehr chronisch kranke Patient:innen, steigender Dokumentationsaufwand.
Die Folge: Pflegepersonen kommen immer häufiger an ihre Belastungsgrenzen. Viele Tätigkeiten, die Zeit und Zuwendung brauchen, werden rationiert: Mehr Aufgaben für weniger Personal.
13:00 Uhr – Am Rand des Geschehens
Der Gang vor dem Aufwachraum ist hell, der Boden glänzt steril, Stimmen hallen wider. Besucher:innen gehen vorbei, ein Transportbett verschwindet lautlos in Richtung OP- Schleuse. Weiter hinein führen Türen mit Zugangsbeschränkung, die sich still wieder schließen.
Lea tritt aus der Schleuse, die Haube in der Hand, den Kasack leicht zerknittert vom langen Arbeiten. Ihr Blick wirkt für einen Moment angespannt, dann richtet er sich neu aus. „Notfall im OP“, sagt sie. Eine kurze, sachliche Mitteilung. Schritte werden schneller, Funksprüche kürzer. Der Rhythmus des Hauses verändert sich, ohne dass man sieht, was dahinter passiert.
Für den Aufwachraum bedeutet so ein Notfall vor allem Vorbereitung, erklärt sie. Betten freimachen, Material richten, Abläufe anpassen. Mehr ist von außen nicht zu beobachten. Die Grenze zwischen öffentlichem und sterilem Bereich bleibt klar.
14:00 Uhr – Sozialraum
Zurück im Sozialraum – Lea lässt sich auf einen Stuhl sinken, die Haltung einer Person, die kurze Pausen gewohnt ist. Sie erzählt, dass am frühen Nachmittag eine Kaiserschnitt-Patientin im Aufwachraum gewesen sei. Die Mutter habe das erste Mal gelacht, sagt sie. „Solche Momente merkt man sich.“ Der Satz fällt nüchtern, aber mit einem Echo. Dann fügt sie hinzu: „Ich liebe Babys.“ Eine einfache Feststellung, die den Raum kurz aufhellt.

15:00 Uhr – Die Mechanik des Nachmittags
Der Nachmittag bringt ein anderes Tempo. Türen öffnen und schließen sich, Kolleginnen erscheinen, verschwinden, kurze Gespräche zerfallen in Arbeitsgeräusche. Lea kommt zwischendurch aus dem Bereich hinter der Schleuse zurück, immer nur kurz, immer mit kleinen Updates, die wenig verraten.
„Zwei Betten mussten wir umorganisieren“, sagt sie und schiebt eine angebrochene Milchpackung beiseite. „Einige postoperative Patient:innen brauchen länger.“ Keine Details, keine Diagnosen. Nur Abläufe, die zeigen, wie eng getaktet der Alltag ist.
Ab 2026 gelten Pflegeberufe in Österreich offiziell als Schwerarbeit, weil körperliche Belastung, Schichtdienste und hohe emotionale Anforderungen den Beruf langfristig prägen und eine frühere Pension notwendig machen. Gleichzeitig verschärft sich der Personalengpass. Die Anerkennung verbessert die Wertschätzung, ändert jedoch kurzfristig wenig an der angespannten Personalsituation.
16:00 Uhr – Müdigkeit, die sich leise bemerkbar macht
Am Türrahmen lehnt eine Kollegin, Besucher:innen suchen Zimmer, ein Rollwagen klappert vorbei. Im Gang herrscht der unaufgeregte Geräuschpegel eines Krankenhauses, das niemals ganz zur Ruhe kommt.
Lea trinkt einen Schluck Wasser und sagt beiläufig: „Ich vertrage keinen Kaffee.“ Dann, mit einem kurzen Lachen: „Nachtdienste sind das Schlimmste. Da esse ich ein Schnitzel um Mitternacht, damit mein Körper nicht merkt, dass er schlafen will.“
Es klingt pragmatisch, eine Strategie von vielen in der Pflege, die wechselnde Tagesrhythmen gewohnt sind. Sie erklärt, dass tagsüber doppelt so viele Personen im Dienst sind wie nachts. Dieselbe Verantwortung, halbe Besetzung. Die Zahlen sprechen für sich.
Pflegekräfte zählen seit Jahren zu den Berufsgruppen mit der höchsten psychischen Belastung: Schichtdienst, Zeitdruck und der ständige Umgang mit Leid führen zu erhöhter Erschöpfung, und Studien zeigen eine deutlich überdurchschnittliche Burnout-Gefährdung. Viele Beschäftigte berichten, dass sie sich langfristig nicht vorstellen können, bis zur Pension im Beruf zu bleiben, und ein wachsender Anteil denkt konkret über einen Ausstieg nach. Während der Bedarf an Pflegepersonal weiter steigt, verschärft dieser mentale Druck den ohnehin bestehenden Personalmangel zusätzlich.
19:30 Uhr – Übergaben hinter geschlossenen Türen
Während die Suchtgiftübergabe vorbereitet wird, fällt die Tür zum Sozialraum ins Schloss. Von außen wirkt es wie eine Szene, die sich täglich wiederholt und deren Wichtigkeit gerade im Unspektakulären liegt. Lea kommt einige Minuten später wieder heraus. Sie spricht über Zukunftspläne, nüchtern und klar: „Lang bin ich nicht mehr hier. Ich fange einen neuen Job in der Forschung an. Ich hab den Master ja nicht gemacht, um ihn nicht zu nutzen.“
20:00 Uhr – Garderobe, Endpunkt des Tages
Die Garderobe im Tiefgeschoss empfängt mit demselben grellen Neonlicht wie am Morgen. Der Raum ist fast leer, nur das Summen eines Lüfters ist zu hören. Lea öffnet ihren Schrank, hängt den grünen Kasack hinein. „Man wird abgehärtet“, sagt sie. „Man vergisst die schlimmen Sachen. Aber auch die schönen.“
Der Spind schließt mit einem dumpfen Knall. Lea nimmt ihre Tasche, wirft einen letzten Blick in den Raum und geht den langen Korridor hinauf Richtung Ausgang.

